SISTEMA DIGESTIVO
ANTIACIDOS
Un antiácido es una sustancia o que actúa en el cuerpo, específicamente en el sistema
digestivo, para aplacar las propiedades ácidas de los jugos gástricos que
se encuentran en el estómago que se hacen presentes en el individuo una vez
haya terminado de comer algún alimento que hace que estos jugos sean
más potentes para poder realizar
el proceso normal
de digestión. Es entonces un inhibidor de la acidez producida por
ciertos jugos estomacales provocados por algún alimento o serie de
ellos que tiene lugar por generar un reflujo hacia el esófago o por la sensibilidad de
la pared estomacal ante estos jugos.

ANTIULCEROSOS
Medicamento que cura o facilita la cicatrización de una
ulcera o lesión abierta de la piel o membrana mucosa en forma de
cráter y escasa o nula tendencia a la cicatrización espontanea.
también es el tratamiento adecuado de enfermedades relacionadas con la secreción de
ácido gástrico, propiedades para proteger la mucosa o para disminuir dicha
secreción. Los antihistaminicos H2 (ranitidina, cimetidina, famotidina)
producen la inhibición de la secreción ácida por bloqueo de los
receptores específicos de producción de ácido (H2 de la
histamina). Los protectores de la mucosa (sucralfato) actúan formando como
un parche que se deposita en la ulcera y esto impide el ataque de los
ácidos del estomago en la zona dañada y que no se absorben. Las prostaglandinas
(misoprostol) aumentan la resistencia de la pared del estomago a los
ácidos y a dosis altas que bloquean la secreción de ácidos. En sus
efectos secundariosaparece diarrea en el 10%. El dicitrato bismutato
tripotasico produceU na tapa protectora de la mucosa y que puede tener un
efecto inhibidor de la bacteria helicobacter pylori que esta relacionado con la
etiologia de la ulcera. La pirenzepina produce un bloqueo nervioso
(colinergico) de la secreción de ácidos, sequedad de boca (3.9%) y vision
borrosa (1.7%).

Algunos medicamentos antiulcerosos son:
Carbonato de calcio.
Ranitidina.
Cimetidina.
Sucralfato.
Sales de magnesio.
ANTICOLERGENICOS
Sustancia que bloquea los efectos de la acetilcolina en la
transmisión de los impulsos nerviosos, y como una de sus consecuencias tiene
efectos negativos sobre la memoria.
El uso a largo plazo puede generar adicción y al
retirarlo se recupera el temblor muscular a llevado a que se utilicen menos en
esta enfermedad.
Los efectos adversos de esta clasificación son:
sequedad de boca.
visión borrosa.
sequedad ocular.
midriasis (pupilas dilatadas).
trastornos de la acomodación.
aumento de la presión intraocular.
retención urinaria.
estreñimiento.
ANTIEMETICOS
El mecanismo del vómito es extremadamente complejo al ser una respuesta común a una gran variedad de estímulos y de circunstancias fisio-patológicas. El centro del vómito recibe impulsos procedentes de la "zona gatillo" quimiorreceptora, del aparato vestibular, del sistema límbico, de receptores intracraneales, del tracto gastrointestinal, testículos, etc. En el sistema intervienen receptores colinérgicos, de histamina, de dopamina y de serotina.

ANTIDIARREICOS
los antidiarreicos son medicamentos que disminuye los
síntomas de diarrea y se pueden tomar sin receta médica,
actúan absorbiendo agua del tubo digestivo alterando la motilidad
intestinal, modificando el transporte de electrolitos o bien mediante la
absorción de toxinas o microorganismos
La loperamida trabaja la bajar el ritmo en que se mueven las
cosas a través de sus intestinos y absorba mas liquido de manera que tenga
menos diarrea y heces mas formadas.
El subsalcilato de bismuto funciona al balancear la forma en
que se mueven los líquidos a través de sus intestinos, reduce la
inflamación y evita el crecimiento de determinadas bacterias y virus
que ocasionan la diarrea en el estomago y los intestinos.
No se debe administrar loperamida en niños menores de 2
años.
Los efectos secundarios en adultos saludables no se
presentan, pueden ser problema para adultos mayores o personas con problemas de
salud.


SISTEMA CARDIOVASCULAR
Glucositos Cardiacos:Todos los glucositos cardíacos son
compuestos que derivan de la digital,sustancia obtenida de la planta digital purpurea
usada ampliamente en medicina en el tratamiento de la insuficiencia cardíaca.
ANTECEDENTES
La digital es una fuente de compuestos glucosidos cardíacos se utilizan por
siglos aunque sin tener las verdaderas causas de estos afectos.Regula los latidos del corazón (acción de los digitalicos es inotropica).
- Captopril
- Dobutamina
- Metoprolon
- Nifedipina
- Nitroglicerina
- Telmisartan
- Lozartan
- Amidopino
- Pentoxifilina
- Enalaprin

Mucoliticos:Son aquellas sustancias que tienen la capacidad
de destruir las distintas estructuras quimicas fisico de las secreciones
bronquial
Clasificación:
Disminución de la tencion superficial
Alteración de las fuerzas de Asociación intermolecular
Ruptura de las fuerzas de cohesión intramolecualar
Utilidad clínica de los Fármacos
Los efectos reales de los Mucoliticos de producirse serían a nivel de mucosidad bronquial por eso,no estan recomemdados en catarros de vias superiores.
Vias y Superiores
Nariz
Senos Paranasales
Clasificación:
Disminución de la tencion superficial
Alteración de las fuerzas de Asociación intermolecular
Ruptura de las fuerzas de cohesión intramolecualar
Utilidad clínica de los Fármacos
Los efectos reales de los Mucoliticos de producirse serían a nivel de mucosidad bronquial por eso,no estan recomemdados en catarros de vias superiores.
Vias y Superiores
Nariz
Senos Paranasales
faringe
laringe
Bromhexina:Su acción de mecanismo tiene propiedades mucocineticas.
Ambroxol:Su actividad de tipo mucocinetio actuando sobre la secreción y su transportación a nivel de las vias respiratorias.
Descongestivos:El tratamiento farmacológico de la congestión nasal se basa en el empleo de medicamemto que alivian la sistematologia.
Sueros Fisiológicos y Agua de Mar:Son muy en sales minerales,que ayudan a eliminar las secreciones y a descongestionar las mucosas nasales.
Descongestivo topico:Son aplicados localmente su accion se limita a una vasoconstriccion
Raras:Cuando se aplica cantidades execivas pueden aparecer dolor de cabeza y sudoración
Congestivos nasales sistemáticos:Ofrecen la ventaja frente a los productos tópicos de una acción mas duradera.
Seudofedrina:Da un lugar a una vasoconstriccion de los vasos sanguíneos
Broncodilatadores Simpaticamimeticos
Son aquellos fármacos que imitan la acción de la adrenalina y noradrenalina
Adrenalina:Actua sobre todos los receptores,es un estimulante muy potente
Noradrenalina:Accion estimulante cardíaca vasocontraida y aumento de la presión arterial
Sambutamol,Terbutalina:Accion Bronodilatadora Administrativa
laringe
Bromhexina:Su acción de mecanismo tiene propiedades mucocineticas.
Ambroxol:Su actividad de tipo mucocinetio actuando sobre la secreción y su transportación a nivel de las vias respiratorias.
Descongestivos:El tratamiento farmacológico de la congestión nasal se basa en el empleo de medicamemto que alivian la sistematologia.
Sueros Fisiológicos y Agua de Mar:Son muy en sales minerales,que ayudan a eliminar las secreciones y a descongestionar las mucosas nasales.
Descongestivo topico:Son aplicados localmente su accion se limita a una vasoconstriccion
Raras:Cuando se aplica cantidades execivas pueden aparecer dolor de cabeza y sudoración
Congestivos nasales sistemáticos:Ofrecen la ventaja frente a los productos tópicos de una acción mas duradera.
Seudofedrina:Da un lugar a una vasoconstriccion de los vasos sanguíneos
Broncodilatadores Simpaticamimeticos
Son aquellos fármacos que imitan la acción de la adrenalina y noradrenalina
Adrenalina:Actua sobre todos los receptores,es un estimulante muy potente
Noradrenalina:Accion estimulante cardíaca vasocontraida y aumento de la presión arterial
Sambutamol,Terbutalina:Accion Bronodilatadora Administrativa
Dobutamina:Tiene una estimulacion de la acción cardíaca y
esta indicado en insuficiencia cardíaca.
Fenilafrina,nazolina:Produce vasoconstriccion y esta indicado en casos de sock,
descongestionantes, midriasis (dilatación pupilar) y sus efectos
indeseables a altas dosis puede producir hipertension. Tiene una
acción directa ya que actúa directamente en los terminales presinapticos.
Cocaina:Inhibe la recaptacion de la noradrenalina este se sigue
liberando no vuelve a la célula y se queda permanente activando los
receptores por lo que acumula la actividad simpática.
ANTIDEPRESIVOS TRICIDICOS:


TIRAMINA:
Actúa como estimulante de la
liberación sintética de la noradrenalina.
EFEDRINA:Misma acción que la tiramina, ademas es un
anticongestivo y un broncodilatador. Presenta una acción mixta que
está representado por las anfetaminas.
ANFETAMINAS:Es un vasoconstrictor, produce midriasis, vasodilatacion,
broncodilatacion y aumento de la frecuencia cardiaca. Esta indicada en
obesidad, niños con dificultad de aprendizaje. Sus efectos indeseables son
anorexia, ausencia de fatiga, euforia. Esta contraindicado en dependencia,
psicosis, insomnio, abstinencia.
BRONCODILATADORES ANTICOLINERGICOS.


Bloquean de forma competitiva el efecto de la acetilcoina
sobre los receptores de la musculatura lisa del árbol bronquial
produciendo broncodilatacion. La eficiencia broncodilatadora
dependerá de grado en que el reflejo colinergico broncoconstrictor contribuya
al broncoespasmo que presenta cada paciente.
BROMURO DE IPRATROPIO.
Antagoniza los efectos de la acetilcolina al bloquear los
receptores muscorinicos colinergicos, este bloqueo ocasiona una
reducción de la síntesis del guanosinmofosfato clínico receptor
de las células.
BROMURO DE OXITROPIO.
Es un antagonista de la acetilcolina de acción similar
al anterior. su efecto es ligeramente mas rápido.
BROMURO DE TRIOTROPIO.
Se utiliza por inhalación las
concentraciones plasmáticas se encuentran por debajo de los limites
de detección del 20% de una dosis inhalada y que se deposita en los
pulmones.
CORTICOESTEROIDES.


Son hormonas producidas por la corteza adrenal (excreta
hormonas vitales para el cuerpo) o simesinteticos.
Corticoesteriodes naturales: hormonas sintetizadas por la
corteza adrenal.
Corticoesteroides semisinteticos: son
análogos estructurales de los naturales.
terapéutica sustitutiva inmunodepresores.
NATURALES.
Mineralcorticoides: responsables de la regulación del
equilibrio hidrosalino.
Glucorticoides: cortisol (hidrocortisona), cortisona que
controlan el metabolismo de carbohidratos, grasas y proteínas.
SEMISINTETICOS.
Los receptores esteriodes están localizados
intracelularmente, estos penetran en las células por difusión pasiva
y se fijan en un receptor especifico estoplasmatico. En la segunda fase el
complejo receptor esteroide, sufre un proceso de traslación y se fija al ADN
dando lugar a la formación del ARN.
EFECTOS FARMACOLÓGICOS.
Tiene un metabolismo hidrocarbonado, favorece la
acumulación de glucógeno en el hígado y estimulan la
gluconeogenesis, disminuye la captación periférica de glucosa y
tienden a elevar la glucemia.
Tambien presentan un metabolismo proteico que consiste en un
incremento del catabolismo con movilización de amino-ácidos. y un
metabolismo lipídico que consiste en la redistribución de las grasas
que se depositan sobre todo en cara y cuello.
EQUILIBRIO HIDROELECTROLITICO.
Incremento de reabsorcion de Na y H2O y aniones a
nivel del tubulo distal e incremento en la eliminación de K.
EFECTO ANTIINFLAMATORIO.
Inhibe la vasodilatacion, incremento de la permeabilidad
vascular, exudación y proliferación.
PRECAUCIONES Y CONTRAINDICACIONES.
Contraindicados en ulcera peptica, osteoporosis, psicosis,
micosis sistemicas, tuberculosis activa deben manejarse con precaución en
pacientes diabeticos, hipertensos, insuficiencia cardíaca, epilépticos,
enfermedades infecciosas en general y en insuficiencia renal.
Analgesicos Narcóticos:Se emplean solo para el dolor que es
intenso y que no se alivia por medio de otro tipo se analgésico.Cuándo se
utilizan cuidadosamente y bajo el cuidado directo de un médico.
Nombres de narcóticos:
Codeina,fentonilo:Disponible en parche
Morfina,Oxicodona
3 medicamentos mas usados en anestesias
Fentanilo
Es un agonista opiode utilizando en analgesia y anestesia con una potencia aproximada 81 veces mayor que la morfina.Por vía intravenosa tiene un efecto menor a 30s y un efecto maximo de 5 a 15 min,Se elimina por metabolismo Hepático.
Mecanismo se Acción
Los analgésicos opioceos se unen a receptores específicos en muchos sitios del sistema nervioso central para alterar los procesos que afectan tantoaa la percepción como a l a respuesta emocional del dolor.
Nombres de narcóticos:
Codeina,fentonilo:Disponible en parche
Morfina,Oxicodona
3 medicamentos mas usados en anestesias
Fentanilo
Es un agonista opiode utilizando en analgesia y anestesia con una potencia aproximada 81 veces mayor que la morfina.Por vía intravenosa tiene un efecto menor a 30s y un efecto maximo de 5 a 15 min,Se elimina por metabolismo Hepático.
Mecanismo se Acción
Los analgésicos opioceos se unen a receptores específicos en muchos sitios del sistema nervioso central para alterar los procesos que afectan tantoaa la percepción como a l a respuesta emocional del dolor.
Morfina
Es una potente droga opiocea usando frecuentemente en medicina como analgésico.
Es una potente droga opiocea usando frecuentemente en medicina como analgésico.
Mecanismo de Acción
El preciso Mecanismo de Acción de la morfina y otros opioides no es conocido.

Tramadol
Es un analgésico se tipo opioide que alivia el dolor actuando sobre celulas nerviosas específicas de la médula espinal del cerebro.
Mecanismo de Acción
El Tramadol posee un mecanismo dual de Acción farmacológica.
Analgésico
Es un medicamento que calma o elimina el dolor.
Relajante muscular
Es un fármaco que disminuye el tono de la musculatura estriada.Se utiliza para relajar el sistema muscular y el esquelético y reducir el dolor debido a esguinces cantracturas espasmos o lesiones.
El preciso Mecanismo de Acción de la morfina y otros opioides no es conocido.

Tramadol
Es un analgésico se tipo opioide que alivia el dolor actuando sobre celulas nerviosas específicas de la médula espinal del cerebro.
Mecanismo de Acción
El Tramadol posee un mecanismo dual de Acción farmacológica.
Analgésico
Es un medicamento que calma o elimina el dolor.
Relajante muscular
Es un fármaco que disminuye el tono de la musculatura estriada.Se utiliza para relajar el sistema muscular y el esquelético y reducir el dolor debido a esguinces cantracturas espasmos o lesiones.

BETAMETILDIGOXINA:
MECANISMO DE ACCIÓN: Los glucósidos cardiacos poseen un núcleo asteroideo, un anillo lacónico y un ester o glucósido. El grupo tiroideo y la porción lactona comprenden la porción génica. Los glucósidos cardiacos con frecuencia reciben el nombre de digital debido a que varios de ellos proviene de una planta Digitalis(dedalera)La dogoxina es el fármaco prototipo y la digoxina se extrae de la digital .La uabaina, glucosida de acción corta proviene de una planta tropical .Los digitalicos por acción directa aumentan la fuerza y velocidad de contracción sistólica del miocardio o( acción inotrópica positiva)del periodo refractario del nodo AV y de la resistencia periférica .En dosis altas por vía del simpático (desde el SNC a corazón y nervios periféricos ) aumenta la frecuencia auricular y ventricular Inhiben la bomba Na+/K+ ATPasa de la membrana celular, inhibición que provoca amento de la concentración de Na+ intracelular lo cual altera el intercambio sodio calcio de modo que se entre menos calcio a la célula .El calcio intracelular elevado se almacena en el retículo sarcoplasmatico y cuando se libera incrementando la fuerza de contracción .
CLOPIDOGREL:PRESENTACION:


Plavix grag 75 mg
MECANISMO DE ACCIÓN: Bloquea la regeneración de la vitamina k reducida induciendo asi un estado de deficiencia funcional de esta vitamina que es necesaria para la carboxiliacion de residuos de ácido glutamico para poder asi los factores II VII IX X y las proteínas C y 5 adquirir la capacidad coagulante.
MONONITRATO DE ISOSORBIDE:
PRESENTACIÓN :Cardadol SR50mg.aerosol
MECANISMO DE ACCIÓN: Los nitratos después de entra en la pared de los vasos son convertidos en óxido nítrico; este proceso requiere grupos sulhidrilos. Los nitrosotioles o el óxido nítrico estimulan la guanilato ciclasa para producir monofosfatos guanosin cíclico y este produce vasodilatación por producir por disminución del calcio intracelular sea por inhibición de su entrada o promoción de su salida. Tiene efectos tanto en las venas como las arterias siendo menos pronunciados en estas últimas. Se observa los siguientes efectos sobre la vasodilatación: por venodilatacion reducen el retorno venoso y asi disminuyen la precarga, la tensión sistólica de la pared del VI y las demandas de O2 .También reducen la postrara al disminuir la resistencia vascular sistémica.
DINITRATO DE ISOSORBIDE:


PRESENTACIÓN: Isordil tabletas de 10,20,30 mg para administración oral ,Isordil 5 mg subl
MECANISMO DE ACCIÓN: Los nitratos después de entra en la pared de los vasos son convertidos en óxido nítrico; este proceso requiere grupos sulhidrilos. Los nitrosotioles o el óxido nítrico estimulan la guanilato ciclasa para producir monofosfatos guanosin cíclico y este produce vasodilatación por producir por disminución del calcio intracelular sea por inhibición de su entrada o promoción de su salida. Tiene efectos tanto en las venas como las arterias siendo menos pronunciados en estas últimas. Se observa los siguientes efectos sobre la vasodilatación: por venodilatacion reducen el retorno venoso y asi disminuyen la precarga, la tensión sistólica de la pared del VI y las demandas de O2 .También reducen la pos carga al disminuir la resistencia vascular sistémica.
NITROGLICERINA:


PRESENTACIÓN: Anglix caps masticables sublingual, Cardinit parche y Nitradisc parche con liberación de 5 y 10mg/dia, ampolla 50mg/10ml
MECANISMO DE ACCIÓN: Los nitratos después de entra en la pared de los vasos son convertidos en óxido nítrico; este proceso requiere grupos sulhidrilos. Los nitrosotioles o el óxido nítrico estimulan la guanilato ciclasa para producir monofosfatos guanosin cíclico y este produce vasodilatación por producir por disminución del calcio intracelular sea por inhibición de su entrada o promoción de su salida. Tiene efectos tanto en las venas como las arterias siendo menos pronunciados en estas últimas. Se observa los siguientes efectos sobre la vasodilatación: por venodilatacion reducen el retorno venoso y asi disminuyen la precarga, la tensión sistólica de la pared del VI y las demandas de O2 .También reducen la pos carga al disminuir la resistencia vascular periférica
ENALAPRIL: (IECAS)


NOMBRE COMERCIAL: BIOCRONIL, RANITEC
PRESENTACION: tab. 5 y 20 mg ORAL
FARMACOCINETICA: Después de la administración oral del enalapril se observan unas concentraciones séricas máximas al cabo de 1 hora. El enalapril se absorbe en un 60% aproximadamente. La absorción del enalapril no es afectada por la presencia de alimento en el tracto digestivo. Una vez absorbido, el enalapril se hidroliza a enalaprilato, el verdadero inhibidor de la ECA. Las concentraciones máximas de enalaprilaro se alcanzan unas 4 horas después de una dosis oral de enalapril. La excreción del enalapril es sobre todo renal. Aproximadamente el 94% de la dosis administrada es recupera dela orina o las heces como enalaprilato o enalapril. En la orina se detectan enalaprilato y enalapril, sin que se hayan observado otros metabolitos diferentes.
FARMACODINAMIA:En la mayoría de los pacientes estudiados, después de una dosis oral de enalapril, el inicio del efecto antihipertensivo se observa una hora después de la administración, pruduciédose la máxima reducción de la presión arterial a las 6 horas. A las dosis recomendadas el efecto antihipertensivo se mantiene al menos durante 24 horas, aunque en algunos pacientes hay que esperar algunas semanas para que se alcance la reducción óptima de la presión arterial. Los efectos antihipertensivo del enalapril se mantienen durante la administración crónica del fármaco y no se observado efectos de rebotes hipertensivos cuando se discontinuado la medicación de forma abrupta.
FUROSEMIDA: (DIURETICO DE ALTA EFICACIA)
FARMACODINAMIA:En la mayoría de los pacientes estudiados, después de una dosis oral de enalapril, el inicio del efecto antihipertensivo se observa una hora después de la administración, pruduciédose la máxima reducción de la presión arterial a las 6 horas. A las dosis recomendadas el efecto antihipertensivo se mantiene al menos durante 24 horas, aunque en algunos pacientes hay que esperar algunas semanas para que se alcance la reducción óptima de la presión arterial. Los efectos antihipertensivo del enalapril se mantienen durante la administración crónica del fármaco y no se observado efectos de rebotes hipertensivos cuando se discontinuado la medicación de forma abrupta.
FUROSEMIDA: (DIURETICO DE ALTA EFICACIA)
NOMBRE COMERCIAL: LASIX, SEGURIL
PRESENTACION: Tab 40 mg y Amp 20 mg/2ml
FARMACOCINETICA: Furosemida se absorbe rápidamente a partir del tracto gastrointestinal. Para los comprimidos, la biodisponibilidad de furosemida en voluntarios sanos es de aproximadamente el 50 al 70%. En pacientes, la biodisponibilidad del fármaco está influenciada por diversos factores que incluyen enfermedades subyacentes y puede estar reducida al 30% (p.ej. síndrome nefrótico).
FARMACODINAMIA: El efecto diurético de furosemida tiene lugar dentro de los 15 minutos siguientes a la administración intravenosa y dentro de la hora siguiente a la administración oral. En voluntarios sanos se ha observado un incremento en la diuresis, a las dosis de 10 mg a 100 mg. En sujetos sanos, la duración de la acción es de aproximadamente 3 horas tras la dosis intravenosa de 20 mg de furosemida y 3 a 6 horas tras una dosis oral de 40 mg.
SISTEMA GENITOURINARIO.
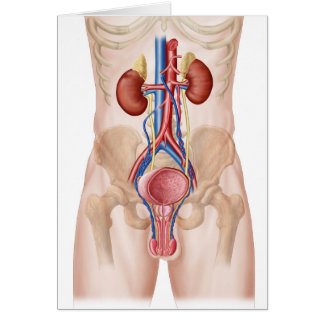

MEDICAMENTOS QUE ACTÚAN SOBRE EL SISTEMA RENAL
El riñón es capaz de eliminar una orina abundante o escasa, con- centrada o diluida, ácida o alcalina y tiende siempre a conservar los niveles normales de las sales y agua en el medio interno.
Los fármacos que actúan sobre los túbulos renales son útiles en numerosas condiciones en los que intervienen el metabolismo anormal de los electrolitos y el agua. Debido a que los segmentos anatómicos de la nefrona están altamente especializados en sus funciones, las acciones de cada agente de estos grupos farmacológicos pueden comprenderse mejor cuando se relacionan con su sitio de acción de la nefrona y con la fisiología normal de ese segmento.
DIURÉTICOS
Los fármacos que actúan principalmente sobre el riñón se deno- minan renotrópicos y se clasifican en 2 grupos: diuréticos y antidiuréticos.
Los diuréticos son drogas, que actuando sobre el riñón, provocan un aumento de la excreción de sodio, potasio, cloruros y bicarbonatos, lo que a su vez permite la eliminación de agua, por lo que se denomina saluréticos; otros autores al hacer su clasificación suelen emplear el término de natriuréticos, al considerar que su función es la de excretar sodio.
Diuréticos osmóticos: (manitol). Actúa aumentando la presión osmótica del líquido contenido en los túbulos renales -lo que limita la absorción de agua en las zonas permeables- el volumen de excreción de agua en la orina y ligeramente la excreción de sodio. Como conse- cuencia reduce el agua corporal total a expensas del volumen intracelular.
Este efecto se emplea para reducir la presión intracraneana.
El manitol se administra por vía endovenosa para que ejerza su efecto diurético. Por vía oral produce diarreas.
Uso terapéutico. Se emplea en insuficiencia renal aguda, hipertensión endocraneana, edema cerebral, encefalopatía hipertensiva, eclampsia, traumatismo de cráneo, intoxicaciones por salicilatos y babitúricos, glaucomas agudos que no ceden al trata- miento con acetozolamida, quemaduras graves.
Reacciones adversas. Cefalea por descenso excesivo de la presión intracraneana, náuseas y vómitos.
Deshidratación celular se debe recordar que estas sustancias no permiten que se lleve a cabo una excreción selectiva del sodio, sino que con el mismo también se van a eliminar los iones potasio, cloruro, bicarbonato, arrastrando en su salida el agua.
Acciones generales de los diuréticos. Los diuréticos se indican para: disminuir la reabsorción tubular de electrolitos fundamentalmente de sodio y secundariamente de agua.
Aumentar el volumen de la orina excretada (diuresis).
Disminuir el volumen plasmático.
Aumentar la concentración de las proteínas plasmáticas.
Aumentar la concentración de las proteínas plasmáticas.
Movilizar el agua acumulada en el tejido intersticial (edemas) hascia la sangre, con lo cual se reduce el peso corporal del paciente edematoso.
CONCEPTO.
Una quemadura es una lesión en los tejidos del cuerpo causada por el calor, sustancias químicas, electricidad, el sol o radiaciones. Las escaldaduras por líquidos calientes y vapor, los incendios en edificios y los líquidos y gases inflamables son las causas más comunes de las quemaduras. Otro tipo de quemadura es la causada por la inhalación de humo o partículas tóxicas.
Las quemaduras de primer grado
Causan dolor, enrojecimiento e hinchazón.
Causan dolor, enrojecimiento e hinchazón.
Las quemaduras superficiales de primer grado afectan únicamente la epidermis, o capa externa de la piel. El sitio de la quemadura es rojo, doloroso, seco y sin ampollas. Las quemaduras leves del sol son un ejemplo. Es raro el daño de largo plazo al tejido y generalmente consiste de un aumento o disminución del color de la piel.
En la mayoría de los casos, las quemaduras superficiales de primer grado son causadas por lo siguiente:
• Quemadura leve del sol
• Quemaduras por explosión, una explosión repentina y breve de calor
Tratamiento de una quemadura de primer grado depende del médico y de la gravedad de esta:
- La edad, salud global e historial médico.
- Extensión de la quemadura
- Lugar de la quemadura
- Causa de la quemadura
- La tolerancia a medicamentos específicos, procedimientos o terapias.
- Compresas frías
Loción o pomadas
Acetaminofén o ibuprofeno
Las quemaduras de segundo grado afectan ambas, la capa externa y la capa subyacente de la piel. Causan dolor, enrojecimiento, hinchazón y ampollas. También se llaman quemaduras de espesor parcial.
En la mayoría de los casos, las quemaduras de segundo grado se deben a:
- agua muy caliente
- llamas
- la piel entra brevemente en contacto con un objeto caliente
- quemadura de sol
- sustancias químicas
- electricidad
Síntomas:
- Ampollas
- Color rojo oscuro
- Inflamación
- Mojada y brillante
- Dolorosa al tacto
- Blanca o descolorida con un patrón irregular en el área quemada
Tratamiento:
- Un paño mojado embebido con agua fría (compresa fría) aplicado sobre la piel, para aliviar el dolor
- Crema antibacteriana, para ayudar a prevenir infecciones
- Otras cremas para disminuir el dolor y la inflamación
- Vendaje no adherente que se cambia todos los días
- Medicamentos de venta libre como acetaminofén o ibuprofeno para el dolor y la inflamación
- Mantener la zona elevada (por ejemplo el brazo o la pierna) para aliviar el dolor y la inflamación
- Darse una vacuna antitetánica
Complicaciones:
- Infección del área quemada
- La piel del área quemada será más sensible al sol mientras se esté curando
- La piel del área quemada puede quedar más oscura o más clara que el resto de la piel
- Las quemaduras de tercer grado son:
- Afectan las capas profundas de la piel. También se llaman quemaduras de espesor total. Causan piel blanquecina, oscura o quemada. La piel puede estar adormecida.
- En la mayoría de los casos, las quemaduras de tercer grado se deben a:
- líquidos muy calientes
- contacto con un objeto caliente
- fuego
- electricidad
- sustancias químicas
Síntomas:
- Los síntomas pueden ser levemente distintos en cada persona. Los síntomas pueden incluir las siguientes cosas en la piel:
- seca y con aspecto de cuero
- cambia el color a negro, blanco, marrón o amarillo
- inflamación
- no es dolorosa porque se destruyeron las terminaciones nerviosas
El tratamiento dependerá de la gravedad de la quemadura:
- la cantidad de superficie corporal afectada
- dónde está ubicada la quemadura
- la profundidad de la quemadura
- atención inmediata en el departamento de emergencias, posiblemente en la unidad de quemados el hospital
- ayuda para respirar y para la circulación sanguínea
- administración de fluidos que contengan electrolitos por vía intravenosa (IV)
- antibióticos orales o por vía intravenosa para controlar infecciones
- limpieza y extracción del tejido muerto (desbridamiento) del área quemada
- crema antibacteriana y otras cremas
- vendajes especiales
- suplementos nutricionales y dieta alta en proteínas
- medicamentos analgésicos (calmantes)
- medicamentos anti comezón
- vacuna antitetánica
Una quemadura de tercer grado grande se cura muy lentamente. Después de que se cura la quemadura, tal vez se necesite cirugía. Esto se realiza para mejorar la capacidad de moverse y para eliminar y reparar la piel con cicatrices.
En algunos casos, será necesario un injerto de piel para cerrar o cubrir la quemadura. Un injerto de piel es un trozo de piel sana de una parte del cuerpo que se extrae y se coloca en un área que necesita piel. El área quemada que se cubre se denomina el sitio del injerto. El área de donde se extrae el trozo de piel se denomina el sitio donante.
Complicaciones de una quemadura de tercer grado son:
Las posibles complicaciones pueden incluir lo siguiente:
- Infecciones que puedan afectar cualquier parte del cuerpo, como por ejemplo los pulmones
- Cicatrices
- No poder mover una articulación debido al tejido cicatricial (contractura de la articulación)
- Problemas emocionales
- Falla de los órganos y muerte
DERMATITIS

DERMATITIS
CONCEPTO.
Es un trastorno cutáneo (piel) prolongado (crónico) que consiste en erupciones pruriginosas y descamativas. También se lo conoce como eccema.
DERMA = PIEL
TITIS = INFLAMACIÓN
La dermatitis atópica se debe a una reacción (similar a una alergia) en la piel. La reacción lleva a hinchazón y enrojecimiento continuos. Las personas con dermatitis atópica pueden ser más sensibles debido a que su piel carece de ciertas proteínas.
La dermatitis atópica es más común en bebés. Puede comenzar incluso ya a la edad de 2 a 6 meses. Muchas personas lo superan con el tiempo a comienzos de la vida adulta.
Los siguientes factores pueden alterar los síntomas de esta:
Los síntomas son:
Los cambios en la piel pueden incluir:
CONCEPTO.
Es un trastorno cutáneo (piel) prolongado (crónico) que consiste en erupciones pruriginosas y descamativas. También se lo conoce como eccema.
DERMA = PIEL
TITIS = INFLAMACIÓN
La dermatitis atópica se debe a una reacción (similar a una alergia) en la piel. La reacción lleva a hinchazón y enrojecimiento continuos. Las personas con dermatitis atópica pueden ser más sensibles debido a que su piel carece de ciertas proteínas.
La dermatitis atópica es más común en bebés. Puede comenzar incluso ya a la edad de 2 a 6 meses. Muchas personas lo superan con el tiempo a comienzos de la vida adulta.
Los siguientes factores pueden alterar los síntomas de esta:
- Alergias al polen, el moho, los ácaros del polvo o los animales
- Resfriados y aire seco en el invierno
- Resfriados o la gripe
- Contacto con materiales irritantes y químicos
- Contacto con materiales ásperos como la lana
- Piel reseca
- Estrés emocional
- Resecamiento de la piel por tomar baños o duchas frecuentes o nadar con mucha frecuencia
- Enfriarse o acalorarse demasiado, al igual que cambios súbitos de temperatura
- Perfumes o tintes agregados a las lociones o jabones para la piel
Los síntomas son:
Los cambios en la piel pueden incluir:
- Ampollas que supuran y forman costras.
- Piel seca en todo el cuerpo o zonas de piel con protuberancias en la parte de atrás de los brazos y l rente de los muslos
- Secreción o sangrado del oído.
- Zonas de piel en carne viva por el rascado.
- Cambios en el color de la piel, como más o menos color con respecto al tono normal de esta.
- Enrojecimiento o inflamación de la piel alrededor de las ampollas.
- Zonas gruesas o con apariencia de cuero, lo cual puede ocurrir después de rascado o irritación prolongados.
AMIGDALITIS Y NEUMONIA.

AMIGDALITIS.
CONCEPTO
Es la inflamación (hinchazón) de las amígdalas.
Las amígdalas son ganglios linfáticos que se encuentran en la parte posterior de la boca y en la parte de arriba de la garganta. Ayudan a eliminar las bacterias y otros microrganismos para prevenir infecciones en el cuerpo.
Una infección viral o bacteriana puede causar amigdalitis. La amigdalitis estreptocócica es una causa común.
Es muy común en los niños.
Los síntomas comunes pueden ser:
• Dificultad para deglutir
• Dolor de oído
• Fiebre, escalofríos
• Dolor de cabeza
• Dolor de garganta que dura más de 48 horas y puede ser fuerte
• Sensibilidad de la mandíbula y la garganta
• Problemas respiratorios si las amígdalas son muy grandes
• Problemas para comer o beber
• Las amígdalas por lo general están enrojecidas y pueden tener manchas blancas.
Los ganglios linfáticos en la mandíbula y el cuello pueden estar hinchados y sensibles al tacto.
TRATAMIENTO.
• Se puede tratar de diferentes maneras, como:
• Tome líquidos fríos o chupe paletas de helados con sabores a fruta.
• Tome líquidos, sobre todo suaves y tibios (no calientes).
• Hágase gárgaras con agua tibia con sal.
• Chupe pastillas (que contengan benzocaína o ingredientes similares) para reducir el dolor (no deben usarse con niños pequeños debido al riesgo de ahogamiento).
• Tome medicamentos que no necesiten receta médica, como paracetamol o ibuprofeno para reducir el dolor y la fiebre. NO le administre ácido acetilsalicílico a un niño, dado que este medicamento ha sido asociado con el síndrome de Reye.
NEUMONIA.
CONCEPTO
Afección respiratoria en la cual hay una infección del pulmón.
La neumonía es una enfermedad común que afecta a millones de personas, pueden causarla microbios llamados bacterias, virus y hongos. En los adultos, las bacterias son la causa más común de neumonía.
Las formas como se puede contraer la neumonía incluyen:
Las bacterias y virus que viven en la nariz, los senos paranasales o la boca pueden propagarse a los pulmones.
Usted puede inhalar algunos de estos microbios directamente hacia los pulmones.
Usted inhala alimento, líquidos, vómitos o secreciones desde la boca hacia los pulmones (neumonía por aspiración).
ETIOLOGIA.
La neumonía puede ser causada por muchos tipos de microbios.
El tipo más común de bacteria es el Streptococcus pneumoniae (neumococo).
La neumonía atípica, con frecuencia llamada errante, es causada por otras bacterias.
Un hongo, denominado Pneumocystis jiroveci, puede causar neumonía en personas cuyos sistemas inmunitarios no funcionan correctamente, especialmente personas con una infección avanzada por VIH.
Los virus, como el de la gripe también son una causa común de neumonía.
CHOQUE HIPOBOLEMICO Y ANEMIA

CONCEPTO.
El choque hipovolémico, a menudo llamado shock hemorrágico, es un síndrome complejo que se desarrolla cuando el volumen sanguíneo circulante baja a tal punto que el corazón se vuelve incapaz de bombear suficiente sangre al cuerpo.
ETIOLOGIA.
El choque hipovolémico es consecuencia de pérdidas de líquidos internos o externos por la disminución de la masa de hematíes y de plasma sanguíneo por hemorragia o por la pérdida de volumen plasmático como consecuencia del secuestro de líquido en el espacio extravascular o de pérdidas digestivas, urinarias o pérdidas insensibles.
FISIOPATOLÓGICA.
Estado fisiopatológico grave que se caracteriza por un déficit en la perfusión tisular a nivel sistémico, con afección a múltiples órganos y con alta mortalidad aun a pesar de tratamientos intensivos.
SIGNOS Y SÍNTOMAS
Ansiedad, inquietud, o estado mental alterado debido a baja perfusión cerebral y consiguiente hipoxia.
Baja presión arterial debida a escaso volumen sanguíneo circulante
Pulso débil y rápido
Piel fría por vasoconstricción y palidez cutánea.
Respiraciones rápidas por estimulación del sistema nervioso simpático y acidosis
Hipotermia
Sed y boca seca por falta de líquidos
Fatiga por falta de oxigenación
Piel fría, especialmente extremidades, por insuficiente perfusión
Mirada distraída
Relleno capilar lento, al presionar la uña tarda más de dos segundos en recuperar el relleno capilar.
DIAGNOSTICO.
Después de la toma de la historia clínica y el examen físico del paciente, la conducta a seguir depende de la causa probable de la hipovolemia, así como la estabilidad de la condición del paciente.
TRATAMIENTO.
Aunque el organismo puede compensar la pérdida de tensión por medio de reflejos autónomos, en ocasiones la pérdida de líquidos es tan extensa que es necesario aplicar un tratamiento para corregir la situación. El tratamiento médico inicial para el choque hipovolémico debe tener como finalidad el arreglo de tres áreas principales
1; maximizar el suministro de oxígeno asegurando una adecuada ventilación, aumentando la saturación de oxígeno de la sangre, y restaurando el flujo sanguíneo
2; el control de la pérdida de sangre
3; y la restitución con líquidos.
ANEMIA
CONCEPTO.
La anemia se define como una concentración baja de hemoglobina en la sangre. Se detecta mediante un análisis de laboratorio en el que se descubre un nivel de hemoglobina en la sangre menor de lo normal. Puede acompañarse de otros parámetros alterados, como disminución del número de glóbulos rojos, o disminución del hematocrito, pero no es correcto definirla como disminución de la cantidad de glóbulos rojos.
ETIOLOGIA.
Generalmente, la anemia puede ser provocada por varios problemas, entre los que se incluyen los trastornos en la producción de los eritrocitos:
Endocrinopatías: alteración en la regulación neuro-hormonal de la homeostasis.
Hipotiroidismo: deficiencia de hierro y de eritropoyetina.
Hipertiroidismo: aumento del plasma, generando una pseudo anemia por hemodilución.
Insuficiencia Adrenal: la disminución de glucocorticoides disminuye la eritropoyesis.
Hipoandrogenismo: la disminución de andrógenos disminuye la eritropoyesis.
Falta de alimentación.
Hipopituitarismo: la disminución de las hormonas adenohipofisiarias disminuye la eritropoyesis (excepto la prolactina, compensando la presencia de esta anemia).
FISIOPATOLOGIA.
El defecto primario en este tipo de anemia es la incapacidad de la médula ósea de producir el número normal de eritrocitos, a pesar de contener cantidades normales de todos los factores eritropoyéticos necesarios. En la mayoría de los casos, el defecto reside en la incapacidad del tejido eritropoyético de responder a los estímulos adecuados, ya que cantidades aparentemente normales de eritropoyetina se observan en el plasma de estos pacientes.
SIGNOS Y SINTOMAS.
El síntoma más frecuente de la anemia es el cansancio (sensación de agotamiento y debilidad). Si usted tiene anemia, tal vez le resulte difícil reunir suficiente energía para realizar sus actividades habituales.
Otros signos y síntomas de la anemia son:
Dificultad para respirar
Mareo
Dolor de cabeza
Frío en las manos y los pies
Palidez
Dolor en el pecho
DIAGNOSTICO.
Para alcanzar un diagnóstico de la anemia el experto médico se fijará tanto en los signos que presente el paciente y la forma de presentación de la anemia, y podrá recurrir a diversas pruebas de laboratorio para confirmar sus sospechas.
TRATAMIENTO.
El tratamiento primario de la anemia asociada a diversas enfermedades crónicas consiste, en primer lugar, en intentar eliminar o solucionar la enfermedad principal subyacente, lo que origina su curación definitiva en la mayor parte de los casos; o al menos su mejoría notable, salvo que persistan otros mecanismos fisiopatológicos o deficiencias asociadas. Por otra parte, se procede a la administración de hierro.
ENFERMEDAD DE ADDISON Y ANEMIA HEMOLITICA.
ENFERMEDAD DE ADDISON.
CONCEPTO.
La enfermedad de Addison es una deficiencia hormonal causada por daño a la glándula adrenal lo que ocasiona una hipofunción o insuficiencia corticosuprarrenal primaria. Enfermedad Addison, insuficiencia suprarrenal primaria, hipofunción corticosuprarrenal o insuficiencia corticosuprarrenal crónica es un trastorno que ocurre cuando las glándulas suprarrenales no producen suficiente cantidad de sus hormonas. Es un trastorno hipofuncionante insidioso y en general progresivo de la corteza suprarrenal, se basa en el hallazgo de concentraciones plasmáticas elevadas de ACTH con concentraciones plasmáticas bajas de cortisol.
ETIOLOGIA.
Los pacientes con enfermedad de Addison presenta atrofia idiopática de la corteza suprarrenal, que puede ser secundaria a procesos autoinmunitarios. El resto se debe a la destrucción de la corteza suprarrenal por un granuloma (p. ej., tuberculosis), un tumor, amiloidosis, una hemorragia o necrosis inflamatoria. El hipofuncionamiento de la corteza suprarrenal también puede deberse a la administración de fármacos que bloquean la síntesis de corticoides (p. ej., ketoconazol, el anestésico etomidato).Las glándulas suprarrenales son pequeños órganos que secretan hormonas y que se encuentran localizados en la parte superior de cada riñón. Estas glándulas están conformada por una parte externa (llamada corteza) y una parte interna (llamada médula).
La corteza produce tres tipos de hormonas:
Las hormonas glucocorticoides (como el cortisol) mantienen el control de la glucosa (azúcar), disminuyen (inhiben) la respuesta inmunitaria ayudan al cuerpo a responder al estrés.
Las hormonas mineralocorticoides (como la aldosterona) regulan el equilibrio de sodio y potasio.
Las hormonas sexuales: andrógenos (hombres) y estrógenos (mujeres) afectan el desarrollo sexual y la libido.
La enfermedad de Addison resulta de un daño a la corteza suprarrenal, lo cual hace que dicha corteza produzca menos de sus hormonas. Este daño puede ser causado por lo siguiente:
El sistema inmunitario ataca por error la glándula (enfermedad autoinmunitaria)
Infecciones como la tuberculosis, VIH o infecciones micóticas
Hemorragia, pérdida de sangre
Tumores
Uso de medicamentos anticoagulantes
FISIOPATOLÓGICA.
Se identifican deficiencias tanto de mineralocorticoides como de glucocorticoides:
Deficiencia de mineralocorticoides:
La incapacidad de concentrar la orina, combinada con los desequilibrios electrolíticos, causa deshidratación grave, hipertonicidad del plasma, acidosis, hipovolemia, hipotensión arterial y, por último, colapso circulatorio. No obstante, cuando la insuficiencia suprarrenal es secundaria a una producción inadecuada de ACTH (insuficiencia suprarrenal secundaria), las concentraciones de electrolitos suelen ser normales o sólo están levemente alteradas.
CUADRO CLINICO.
Los pacientes suelen presentar anorexia, náuseas, vómitos y diarrea. También puede informarse una disminución de la tolerancia al frío, con hipometabolismo. El paciente puede presentar vértigo y síncope. El establecimiento gradual y la naturaleza inespecífica de los síntomas tempranos suelen confundir el diagnóstico inicial con la neurosis. La pérdida de peso, la deshidratación y la hipotensión arterial son características de los estadios más avanzados de la enfermedad de Addison.
Cambios en la presión arterial o en la frecuencia cardíaca
- Diarrea crónica
- Oscurecimiento de la piel: color de piel en parches
- Color oscuro no natural en algunos sitios
- Palidez
- Debilidad extrema
- Fatiga
- Inapetencia
- Lesiones en la boca, en la parte interna de la mejilla (mucosa bucal)
- Náuseas y vómitos
- Deseo vehemente por el consumo de sal
- Movimiento lento y pesado
- Pérdida involuntaria de peso
- DIAGNOSTICO.
Hipercalcemia: aumento de los niveles séricos de calcio. Ocurre en un 10-20% de los pacientes de causa desconocida.
Cambios electrocardiográficos: suelen ser inespecíficos, aunque con lentificación generalizada del trazado.
Hemograma: puede haber anemia normocítica, linfocitosis relativa y eosinofilia moderada.
Prueba de estimulación de ACTH: prueba principal que confirma el diagnóstico de insuficiencia suprarrenal, al evaluar la capacidad de las suprarrenales para producir esteroides, que suelen estar ausentes o disminuidos tanto en sangre como en orina tras la estimulación de ACTH.
Otros exámenes pueden abarcar:
Radiografía abdominal
Tomografía computarizada del abdomen
TRATAMIENTO
El tratamiento de la insuficiencia suprarrenal es el tratamiento hormonal sustitutivo basado en el cortisol o hidrocortisona (glucocorticoide) y fludrocortisona (mineralcorticoide).
Dosis de hidrocortisona: la dosis en los adultos es entre 20 a 30 mg al día.
Dosis de fludrocortisona: De 0,05 a 0,1 mg por vía oral a día, junto con un aumento de la ingesta de sal diaria de 3 a 4 g
Monitorización del efecto de la medicación: se debe conocer los niveles de sodio, potasio, urea y creatinina en sangre, junto con la toma de presión arterial que no se debe modificar en el cambio postural, además de la mejoría de todos los síntomas y control del peso corporal.
Efectos secundarios: el principal es la gastritis por exceso de acidez gástrica y trastornos de la mucosa del estómago, que se soluciona con antiácidos. Si apareciera insomnio, irritabilidad o excitación mental al comienzo del tratamiento habría que disminuir la dosis.
ANEMIA HEMOLITICA

CONCEPTO
En la anemia hemolítica, los glóbulos rojos en la sangre se destruyen antes de lo normal. Es un trastorno en el cual los glóbulos rojos de la sangre se destruyen más rápido de lo que la médula ósea puede producirlos. El término para la destrucción de los glóbulos rojos es "hemólisis".
Existen dos tipos de anemia hemolítica, intrínseca y extrínseca:
Intrínseca:
Extrínseca:
Los glóbulos rojos se producen sanos pero más tarde son destruidos al quedar atrapados en el bazo, destruidos por una infección o destruidos por fármacos que pueden afectar a los glóbulos rojos. La destrucción se lleva a cabo en la circulación en los casos más graves.
ETIOLOGIA.
La médula ósea es mayormente responsable de producir nuevos glóbulos rojos. La médula ósea es el tejido blando en el centro de los huesos que ayuda a formar todas las células sanguíneas.
La anemia hemolítica se presenta cuando la médula ósea no está produciendo suficientes glóbulos rojos para reemplazar a los que se están destruyendo.
Hay muchas causas posibles de la anemia hemolítica. Los glóbulos rojos pueden ser destruidos debido a:
Un problema autoinmunitario en el cual el sistema inmunitario equivocadamente ve a sus propios glóbulos rojos como sustancias extrañas y las destruye.
Anomalías genéticas dentro de los glóbulos (como la anemia falciforme, talasemia y deficiencia de glucosa-6-fosfato deshidrogenasa).
CUADRO CLINICO.
El tratamiento depende del tipo y la causa de la anemia hemolítica.
En caso d emergencia, puede ser necesaria una transfusión de sangre.
Para un sistema inmunitario hiperactivo, pueden utilizarse fármacos que inhiben dicho istema inmunitario.
Cuando las células sanguíneas se están destruyendo a un ritmo rápido, el cuerpo puede necesitar ácido fólico y suplementos de hierro extra para reponer lo que se está perdiendo.
El primer tratamiento que se intenta generalmente es un medicamento esteroide, como prednisona.
Se han empleado medicamentos como azatioprina (Imuran), ciclofosfamida (Cytoxan) y rituximab (Rituxan).
El tratamiento depende del tipo y de la causa de la anemia hemolítica. Se puede usar ácido fólico, suplementos de hierro y corticosteroides. Es posible que en casos de emergencia se necesite una transfusión de sangre o la extirpación del bazo (esplenectomía).
CONCEPTO
En la anemia hemolítica, los glóbulos rojos en la sangre se destruyen antes de lo normal. Es un trastorno en el cual los glóbulos rojos de la sangre se destruyen más rápido de lo que la médula ósea puede producirlos. El término para la destrucción de los glóbulos rojos es "hemólisis".
Existen dos tipos de anemia hemolítica, intrínseca y extrínseca:
Intrínseca:
Extrínseca:
Los glóbulos rojos se producen sanos pero más tarde son destruidos al quedar atrapados en el bazo, destruidos por una infección o destruidos por fármacos que pueden afectar a los glóbulos rojos. La destrucción se lleva a cabo en la circulación en los casos más graves.
ETIOLOGIA.
La médula ósea es mayormente responsable de producir nuevos glóbulos rojos. La médula ósea es el tejido blando en el centro de los huesos que ayuda a formar todas las células sanguíneas.
La anemia hemolítica se presenta cuando la médula ósea no está produciendo suficientes glóbulos rojos para reemplazar a los que se están destruyendo.
Hay muchas causas posibles de la anemia hemolítica. Los glóbulos rojos pueden ser destruidos debido a:
Un problema autoinmunitario en el cual el sistema inmunitario equivocadamente ve a sus propios glóbulos rojos como sustancias extrañas y las destruye.
Anomalías genéticas dentro de los glóbulos (como la anemia falciforme, talasemia y deficiencia de glucosa-6-fosfato deshidrogenasa).
- Exposición a ciertos químicos, fármacos y toxinas.
- Alteraciones hereditarias
- Entre las enfermedades hereditarias encontramos:
- Esferocitosis hereditaria
- Lisis inmunitaria
- Infecciones
- Hemorragias agudas (por traumatismo)
- Anomalías en las proteínas que forman los glóbulos rojos normales
- Diferencias en la proteína dentro de un glóbulo rojo que lleva oxígeno (hemoglobina)
- Respuestas anormales del sistema inmunitario
- Coágulos de sangre en los vasos sanguíneos pequeños
- Ciertas infecciones
- Efectos secundarios a causa de medicamentos
- Infecciones.
- Coágulos de sangre en pequeños vasos sanguíneos.
- Transfusión de sangre de un donante con un tipo de sangre que no es compatible
CUADRO CLINICO.
- Sentirse débil o cansado más a menudo que de costumbre, o con el ejercicio
- Dolores de cabeza
- Problemas para concentrarse o pensar
- Si la anemia empeora, los síntomas pueden abarcar:
- Mareo al ponerse de pie
- Color de piel pálido
- Dificultad para respirar
- Lengua adolorida
- Agrandamiento del bazo
- Escalofríos
- Orina turbia
- Esplenomegalia
- Fatiga
- Fiebre
- Palidez de la piel
- Frecuencia cardíaca rápida
- Dificultad para respirar
- Piel de color amarillo (ictericia)
- Palidez anormal o pérdida de color en la piel.
- Ictericia o color amarillo de la piel, ojos y boca.
- Orina de color oscuro.
- Fiebre.
- Debilidad.
- Mareos.
- Confusión.
- Intolerancia de la actividad física.
- Aumento de tamaño del bazo y del hígado.
- Aumento en el pulso (taquicardia).
- Soplo del corazón.
- DIAGNOSTICO.
- Conteo de reticulocitos absoluto
- Prueba de Coombs directa o indirecta
- Hemoglobina en la orina
- Deshidrogenasa láctica (el nivel de esta enzima se eleva como resultado del daño tisular)
- Conteo de glóbulos rojos, hemoglobina y hematocrito
- Niveles de bilirrubina en suero
- Hemoglobina libre en suero
- Haptoglobina sérica
- Prueba de Donath-Landsteiner
- Aglutininas frías
- Hemoglobina libre en el suero u orina
- Hemosiderina en la orina
- Hemosiderina en la orina
- Conteo de plaquetas
- Electroforesis de proteínas - suero
- Piruvato quinasa
- Nivel de haptoglobina sérica
- Uribilinógeno de orina y heces
El tratamiento depende del tipo y la causa de la anemia hemolítica.
En caso d emergencia, puede ser necesaria una transfusión de sangre.
Para un sistema inmunitario hiperactivo, pueden utilizarse fármacos que inhiben dicho istema inmunitario.
Cuando las células sanguíneas se están destruyendo a un ritmo rápido, el cuerpo puede necesitar ácido fólico y suplementos de hierro extra para reponer lo que se está perdiendo.
El primer tratamiento que se intenta generalmente es un medicamento esteroide, como prednisona.
Se han empleado medicamentos como azatioprina (Imuran), ciclofosfamida (Cytoxan) y rituximab (Rituxan).
El tratamiento depende del tipo y de la causa de la anemia hemolítica. Se puede usar ácido fólico, suplementos de hierro y corticosteroides. Es posible que en casos de emergencia se necesite una transfusión de sangre o la extirpación del bazo (esplenectomía).
ULCERAS GASTRICAS
ULCERA GÁSTRICA.CONCEPTO.
También conocidas como ulceras pépticas; es una herida profunda en una zona de la mucosa del estómago o el intestino, se puede presentar en uno solo o en ambos.
Normalmente, el revestimiento del estómago y del intestino delgado puede protegerse contra los ácidos fuertes del estómago. Si este revestimiento se rompe, el resultado puede ser:
Tejido hinchado e inflamado llamado gastritis
ETIOLOGIA.
Entre las causas más comunes de una úlcera gástrica se encuentran las siguientes:
Una elevada producción de ácidos estomacales.
Una alteración de los movimientos del estómago.
Presencia de la bacteria Helicobacter pylori en el estómago.
La toma de determinados medicamentos como, por ejemplo, los antiinflamatorios no esteroideos, el ácido acetilsalicílico o los corticosteroides.
El estrés.
El síndrome de Zollinger Ellison, una enfermedad que segrega altos niveles de la hormona gastrina.
FISIOPATOLÓGICA.
En este padecimiento debilita la resistencia de la mucosa gástrica debido a la presencia de ácido, lo cual agrava el dolor y los síntomas de los pacientes, incluso cuando la resistencia de la mucosa es insuficiente, las cantidades normales de ácido o incluso las menores a las normales pueden agravar los síntomas.
La fisiopatología de la úlcera péptica se compone de la siguiente forma: tras una infección aguda por H pylori cuya duración sea extensiva el paciente entra en una fase de gastritis crónica que afecta particularmente al antro gástrico, respetando la zona secretora.
Por lo general, este tipo de gastritis crónica afecta al paciente de forma leve o moderada, progresando lentamente, aunque dicha progresión puede acelerarse con la toma de ciertos medicamentos anti secretores.
Como consecuencia directa o indirecta de esta gastritis se produce una hipergastrinemia lo estimula aún más la secreción de ácido, lo que provoca más molestias en el paciente.
Esta hipersecreción de ácido produce inflamación, lo que permite que la infección bacteriana continúe incrementando sus síntomas y alterando el mecanismo regulador del control de acidez estomacal.
CUADRO CLINICO.
Es posible que las úlceras pequeñas no causen ningún síntoma. Algunas úlceras pueden rovocar sangrado serio.
El dolor abdominal es un síntoma común que puede diferir de una persona a otra y algunas no lo sienten.
Otros síntomas incluyen:
Sensación de llenura y problemas para beber la cantidad habitual de líquido
Hambre y una sensación de vacío en el estómago, a menudo de 1 a 3 horas después de una comida
- Náuseas leves que pueden desaparecer con el vómito
- Dolor o molestia en la parte superior del abdomen
- Dolor en la parte alta del estómago que lo despierta en la noche
- Otros posibles síntomas incluyen:
- Heces negras y pegajosas o con sangre
- Dolor torácico
- Fatiga
- Vómitos, posiblemente con sangre
- Pérdida de peso
DIAGNOSTICO.
Endoscopia: Es un examen para revisar el revestimiento del esófago, el estómago y la primera parte del intestino delgado.
Se hace con una pequeña cámara, que se introduce por la garganta
Gastroscopia: El médico puede examinar directamente la mucosa del estómago y observarlo detalladamente para descubrir directamente una posible úlcera gástrica. Durante el análisis también puede tomar muestras del tejido; permite diferenciar entre una gastritis, una úlcera gástrica y cáncer de estómago.
Otros exámenes que le pueden practicar incluyen:
Examen de hemoglobina en la sangre para verificar si hay anemia.
Examen de sangre oculta en heces para verificar si hay sangre en las heces.
Algunas veces se puede necesitar un examen llamado tránsito esofagogastroduodenal. Se toma una serie de radiografías después de que usted bebe una sustancia espesa llamada bario. Este examen no requiere sedantes.
TRATAMIENTO.
Con el fin de que la úlcera sane y para reducir la probabilidad de que reaparezca, se arán medicamentos para:
Destruir la bacteria H pylori (si está presente).
Reducir los niveles de ácido en el estómago.
Dos antibióticos diferentes para eliminar la H pylori
Inhibidores de la bomba de protones, como omeprazol (Prilosec), lansoprazol (Prevacid) esomeprazol (Nexium).
El bismuto (principal ingrediente en Pepto-Bismol) se puede agregar para ayudar a destruir las bacterias.
Otros medicamentos empleados para las úlceras son:
Misoprostol, un fármaco que puede ayudar a prevenir úlceras en personas que toman AINE de manera regular
Medicamentos que protegen el revestimiento del tejido (como sucralfato)
Si una úlcera péptica sangra mucho, se puede necesitar una EGD para detener el angrado. Los métodos empleados para detener el sangrado incluyen:
- Inyectar un medicamento en la úlcera
- Colocar ganchos metálicos a la úlcera
- Se puede requerir cirugía si:
- El sangrado no se puede detener con una EGD
- La úlcera ha causado una ruptura
BIBLIOGRAFIAS
www.cofburgos.es/cursoft/cursoft_ppt_modulo_6_5.
http://biblioteca.iesit.edu.mx/biblioteca/L03359.PDF
http://www.saludymedicina.com.mx/centros-de-salud/acidez-estomacal/temas-relacionados/antiacidos.html
http://www.tuotromedico.com/temas/medicamentoa_anteimeticos







No hay comentarios:
Publicar un comentario